Résistance face à la pénicilline:
Rappel historique:
Pendant la guerre, des tonnes de pénicillines sont produites, cependant, la population depuis la découverte de cet antibiotique aura tendance à consommer en excès ce produit entraînant par la suite une résistance dite bactérienne. Le seul recours à ce manque de remède est de modifier cette penicilline pour spécifier son mode d'action et par conséquent obtenir un grand nombre de pénicillines différentes.
Avant propos de la résistance
Il existe quatre types de résistances, la résistance naturelle: ici la bactérie à l'état naturel possède déjà une résistance face à l'antibiotique, la résistance acquise: la bactérie va acquérir des résistances qu'elle ne possédait pas avant ainsi que deux autres plus rares, la résistance croisée et la Multi-Résistance.
Environ 80% des résistances sont dues à la transmission d'un plasmide d'une bactérie à l'autre.
Nous étudierons principalement la résistance acquise. Elle fut la cause principale de la résistance bactérienne pendant la seconde guerre mondiale.
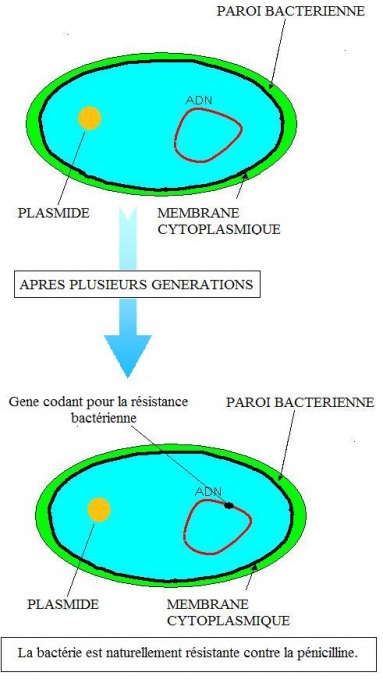
I La résistance naturelle.
La cause de la résistance bactérienne est génétique, au cours des générations les bactéries vont donc évoluer de différentes manières.
Par exemple, le chromosome peut avoir subit des évolutions naturelles.
Les bactéries à Gram négatif sont naturellement résistantes aux glycopeptides par imperméabilité.
Klebsiella pneumoniae est naturellement résistante à l’amoxicilline par sécrétion d’une pénicillinase.
Les entérobactéries du groupe III sont naturellement résistantes à l’amoxicilline par sécrétion d’une céphalosporinase.
II La résistance acquise:
- Elle ne concerne qu’une proportion de souches d’une espèce ou d’un genre.
- Elle est variable selon le temps, l'espèce, l'antibiotique...
Cette résistance peut s'effectuer de deux façons:
- Par mutation ponctuelle sur le chromosome bactérien:
Pendant la copie du brin d'ADN d'une bactérie non résistante, il y a une mutation du chromosome initiale. La bactérie fille sera résitante face à la pénicilline car elle aura acquis ponctuellement un code génétique différent de celui de la cellule mère.
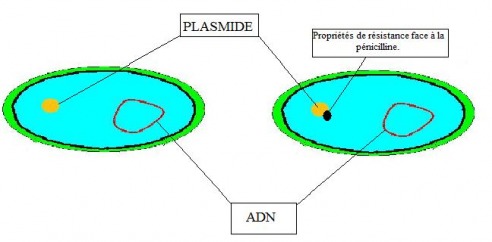
- Par échange de matériel génétique d’une bactérie à une autre, porté par un plasmide.
(un plasmide est un constituant de la bactérie, ils se dupliquent indépendamment et donnent de nouvelles propriétés à la bactérie)
Elle peut être transmissible d'une bactérie à une autre, en effet les bactéries, pour survivre, s'adaptent aux modifications de leur environnement. Leur seul chromosome ne possède pas d'informations génétiques nécessaire à leur survie.
.
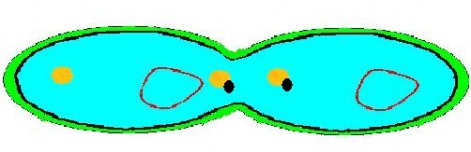
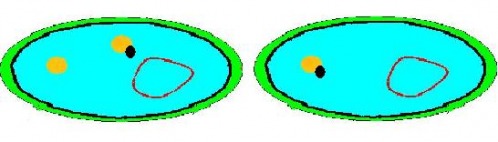
Ici on va voir qu'une bactérie résistante va transmettre son plasmide ainsi que ses propriétés de résistance à une bactérie non résistante.
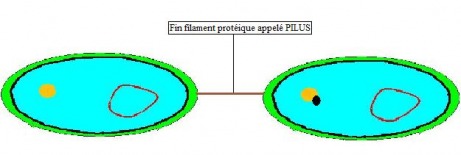
Rapprochement des cellules
Fusionnement des cellules
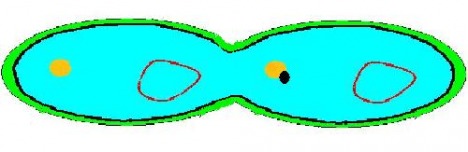
Recopiage plasmide résistant
Séparation des cellules
.
Cependant des bactéries non pathogènes peuvent transmettre leur plasmide offrant une résistance à la pénicilline. Par exemple dans le tube digestif, on retrouve de nombreuse bactéries non pathogenes (c'est la flore commensale). Si cette bactérie est confrontée à plusieurs reprises à la péncilline, elle va s'adapter et créer une résistance. Lorsqu'une bactérie pathogène va rencontrer une bactérie non-pathogène résistante, celle-ci va transmettre son plasmide avec ses propriétés de résistance. La bactérie pathogène aura donc été «immunisée» par rapport à la pénicilline.
On en vient à conclure qu'une sur-consommation d'un antibiotique facilite la résistance des bactéries face à celui-ci.
III Trois catégories de mécanismes expliquent la résistance des bactéries aux antibiotiques :
1/ Diminution de la quantité d’antibiotique atteignant la cible par diminution de la perméabilité ou par apparition de systèmes d’efflux,
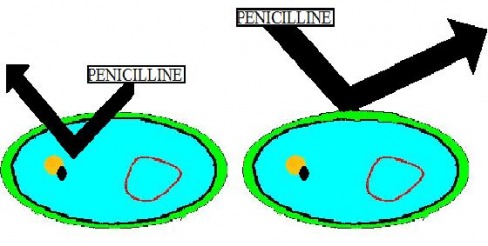
Pour que la pénicilline agisse, elle doit pénétrer à l'intérieur de la bactérie. La bactérie "ferme" les pores par lesquels l'antibiotique pénètre dans la cellule. Ces pores sont normalement constitués par des protéines qui forment de canaux et que l'on appelle des porines. Les bactéries résistantes réduisent leur nombre de porines. Involontairement, la bactérie laisse entrer la pénicilline dans son cytoplasme et lui permet d'entraver sa croissance pour finir par la tuer. Ce mécanisme fonctionne de deux manières : soit l'antibiotique entre dans la bactérie et ressort instantannement, c'est un systeme d'efflux; soit l'antibiotique ne peut pas rentrer dû à une diminution de la perméabilité de la paroie de la bactérie.
.
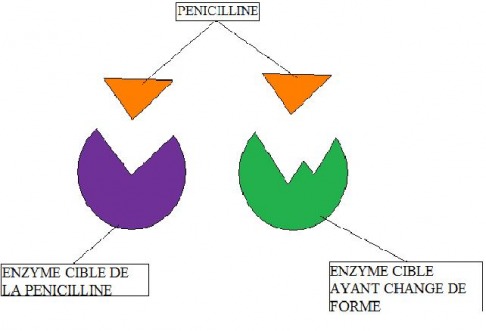
2/ Modification de la cible de l’antibiotique
Chaque antibiotique agit en se fixant sur une cible précise dans la cellule: paroi, ribosome... La présence d'une modification consécutive à une mutation modifie le site de fixation et empêche ainsi la liaison de l'antibiotique. C'est un des mécanismes de résistance à la streptomycine, l'un des premiers antibiotiques utilisés pour traiter la tuberculose.
Par exemple, l'enzyme sur laquelle agit la pénicilline, est modifiée et devient donc insensible à l'antibiotique.
.
3/ Inactivation enzymatique de l’antibiotique.
De nombreuses souches résistantes fabriquent une enzyme qui modifie ou qui clive la molécule d'antibiotique, la rendant inactive. C'est le mécanisme principal de résistance aux β-lactamines (famille de la pénicilline) qui implique les enzymes de la céphalosporines, famille des β-lactamases
Le principal facteur de résistance face à la pénicilline est la résistance enzymatique. Elle fait appel à un groupe d'enzymes que l'on appelle les béta-lactamases. Il existe deux types de béta-lactamases appartenant à ce groupe qui agissent sur la pénicilline :
-les pénicillases qui agissent de préférence sur la pénicilline G, l'ampicilline et les uréidopénicillines.
-les béta-lactamases à large spectre de substrat. Ces enzymes induisent des résistances à presque toutes les béta-lactames, on les retrouve essentiellement chez les bactéries Gram - .
Les béta-lactamases sont des enzymes qui hydrolysent le noyau béta-lactame. Cette réaction modifie donc la structure de la molécule, ce qui explique qu'elle devient inactive. En effet, l'hydrolyse de la pénicilline conduit à la formation d'un acide pénicilloïque qui n'a aucune activité antibactérienne.
L'utilisation de plus en plus large des antibiotiques favorise des phénomènes de résistance des bactéries. Les espèces vivantes sont caractérisées par leur capacité d'adaptation et les bactéries sont particulièrement aptes à muter pour résister aux produits destinés à les détruire. Lors de l'utilisation d'un antibiotique à une dose insuffisante, pendant une durée trop courte ou de façon trop répétée, les bactéries mutantes les plus résistantes à cet antibiotique sont sélectionnées puisqu'elles sont les seules à survivre. Ces bactéries peuvent persister dans l'organisme ou contaminer une autre personne. Pire, elles peuvent transmettre à d'autres bactéries leur capacité de résistance à un antibiotique. Contrairement à un idée répandue, quelqu'un ne devient pas "résistant" à un antibiotique. Contrairement à un idée répandue, quelqu'un ne devient pas "résistant" à un antibiotique. Ce sont les bactéries qui l'entourent ou qui sont présentes dans son organisme qui le deviennent.